足部潰瘍是糖尿病的一種常見且具有破壞性的并發癥,其特征是傷口愈合受損和形成持續的傷口。全球每年約有1860萬人患上糖尿病足潰瘍,這種情況發生在糖尿病患者80%截肢之前,并與死亡率增加有關。與糖尿病足潰瘍相關的主要臨床障礙之一是細菌定植,這歸因于糖尿病傷口內氧化還原微環境的改變和免疫穩態的失調。近日,南開大學張春秋、張松等人報道了一種新形式的納米酶,稱為“脂質體酶”,旨在治療細菌感染,并重新編程氧化還原和免疫穩態,以加速傷口愈合。
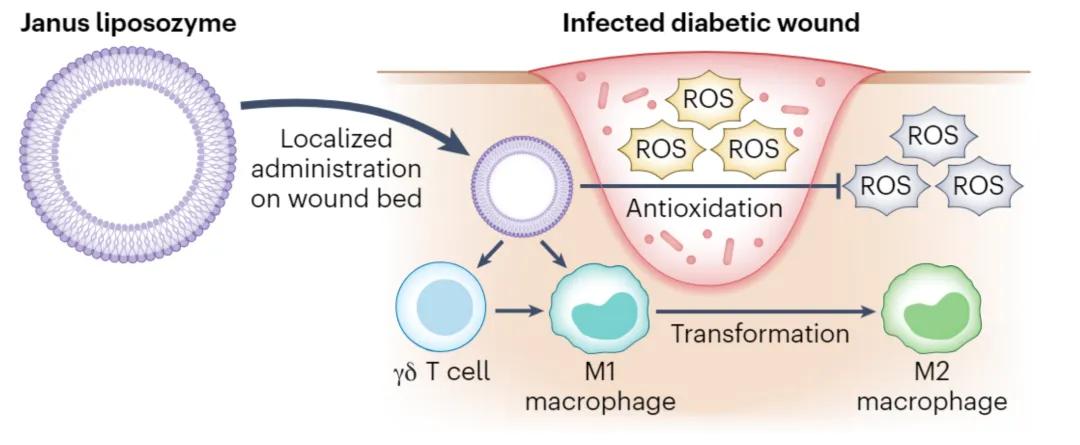
示意圖
研究人員將光敏劑2-((5′-(4-(二苯基氨基)苯基)-[2,2′-雙噻吩]-5-基)亞甲基)丙二腈(TDTM)裝入以硒基磷脂(硒二醇基磷脂酰乙醇胺,Se DOPE)為主的脂質體中,以產生一種治療性脂質體,稱為TSeL。哺乳動物細胞和細菌細胞的膜組成不同,從而驅動治療性脂質體的選擇性內化。
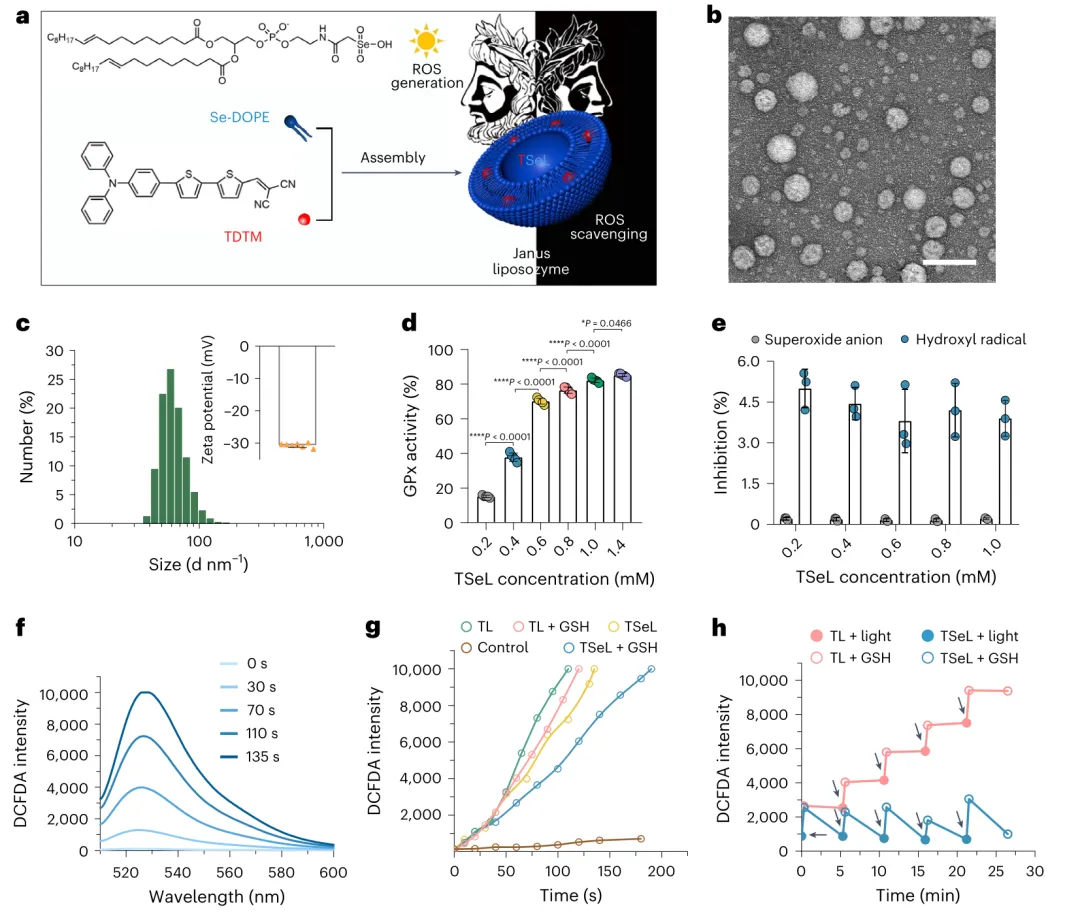
在體外,在白光照射下,TSeL表現出產生活性氧(ROS)的光動力能力,在革蘭氏陽性、革蘭氏陰性和多重耐藥菌株的代表性模型中產生廣泛的抗菌特性。硒磷脂被促進內化到TSeL中,導致過量產生的ROS被清除,這要歸功于Se DOPE主導的脂質體的谷胱甘肽過氧化物酶樣活性,它可以防止氧化損傷。TSeL是Janus脂質體,因為它協同結合了氧化應激機制和抗氧化機制。
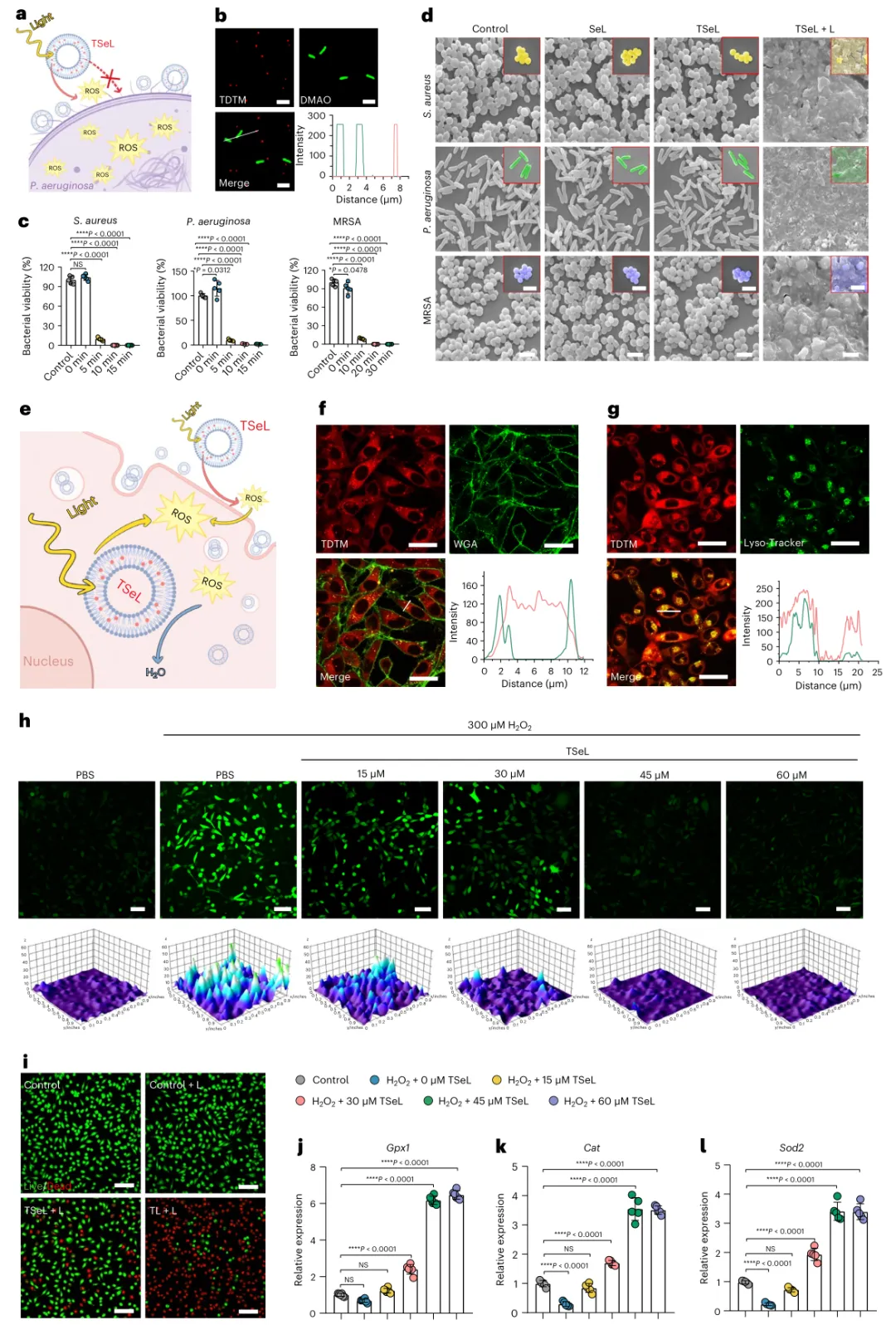
研究人員在患有耐甲氧西林金黃色葡萄球菌(MRSA)感染傷口的糖尿病小鼠體內評估TSeL,該傷口與感染的糖尿病潰瘍非常相似。它們在小鼠背部造成傷口,感染耐甲氧西林金黃色葡萄球菌,并將TSeL直接注射到傷口中。與對照組相比,光控制的ROS爆發和持續的ROS清除用于治療小鼠并產生更好的傷口閉合,如隨著時間的推移肉芽組織的厚度增加和再生表皮的長度增加所示。組織良好的膠原纖維和增強的血管形成證實了治療結果。
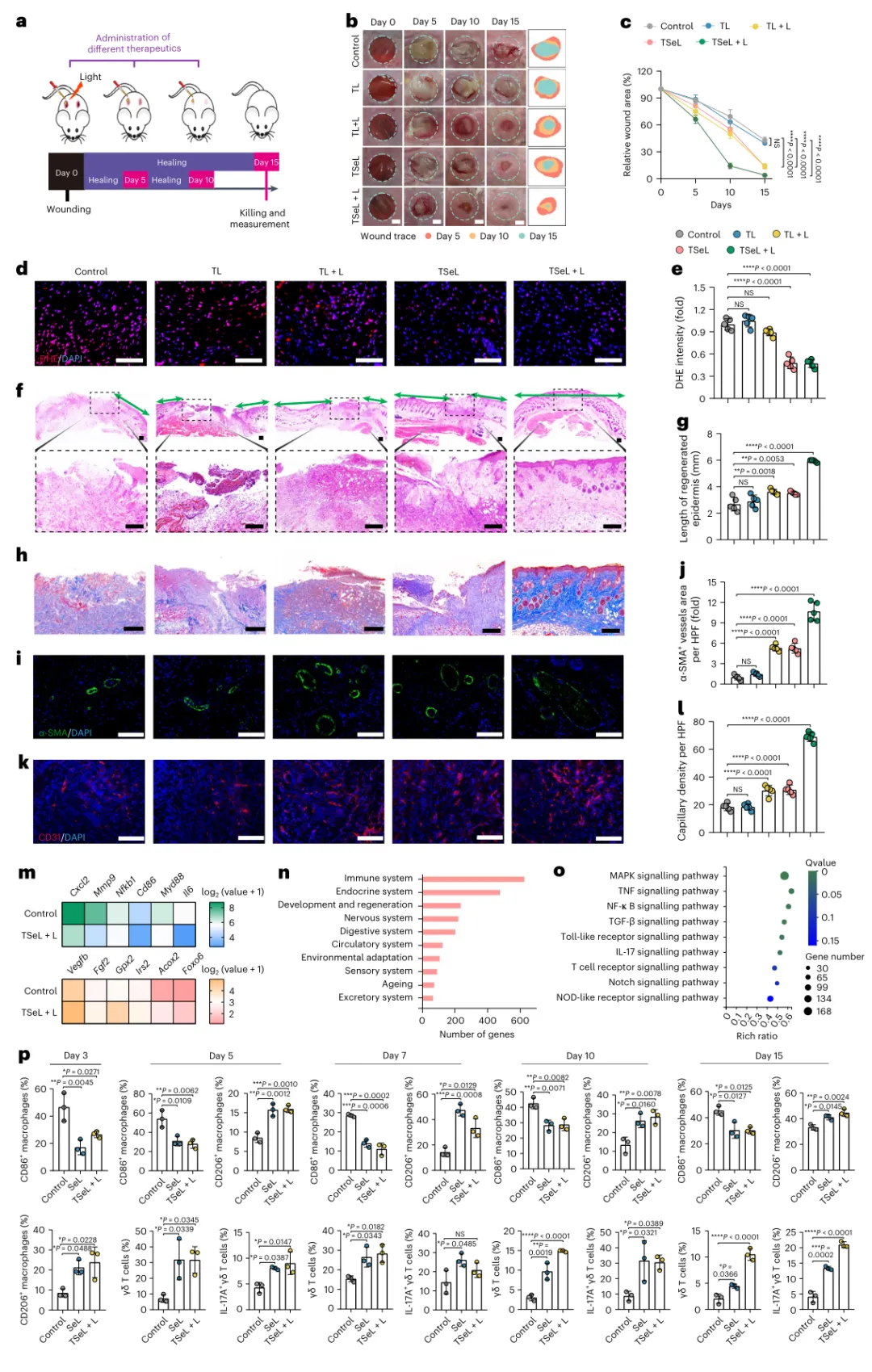
圖|耐甲氧西林金黃色葡萄球菌感染STZ誘導糖尿病小鼠的體內傷口愈合效果和傷口免疫穩態分析
從機制上講,通過在db/db小鼠(肥胖和糖尿病模型)和T細胞缺陷Rag1?/-小鼠(免疫缺陷模型)中進行全面的單細胞RNA測序,并通過皮膚滲透免疫細胞分析,研究人員確定Se DOPE主導的脂質體通過直接相互作用和γδT細胞依賴性(促炎)途徑促進巨噬細胞從促炎M1樣表型極化為抗炎M2樣表型,從而調節免疫穩態。γδT細胞是白細胞介素IL-17的主要來源,產生IL-17的γΔT細胞對介導M1/M2樣巨噬細胞轉變以促進糖尿病傷口愈合至關重要。
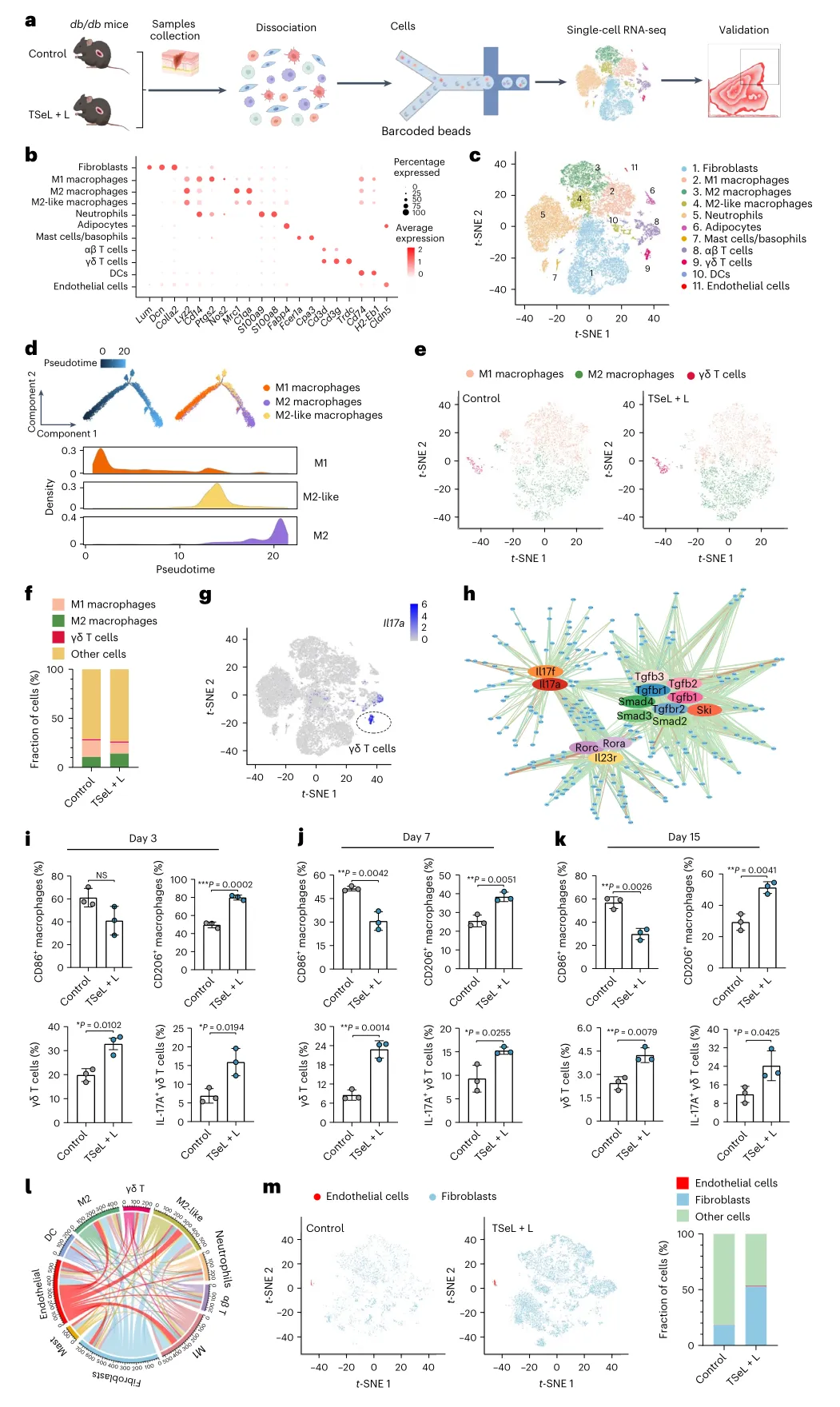
圖|db/db鼠模型中的單細胞景觀
最后,研究人員評估了TSeL在金黃色葡萄球菌感染的糖尿病豬模型中的療效,以證明臨床前測試的可能性。研究結果表明,在大的、感染的、全皮膚厚度的糖尿病豬傷口上使用TSeL通過減少氧化應激、刺激上皮再形成和增強血管生成,有效地促進傷口閉合。
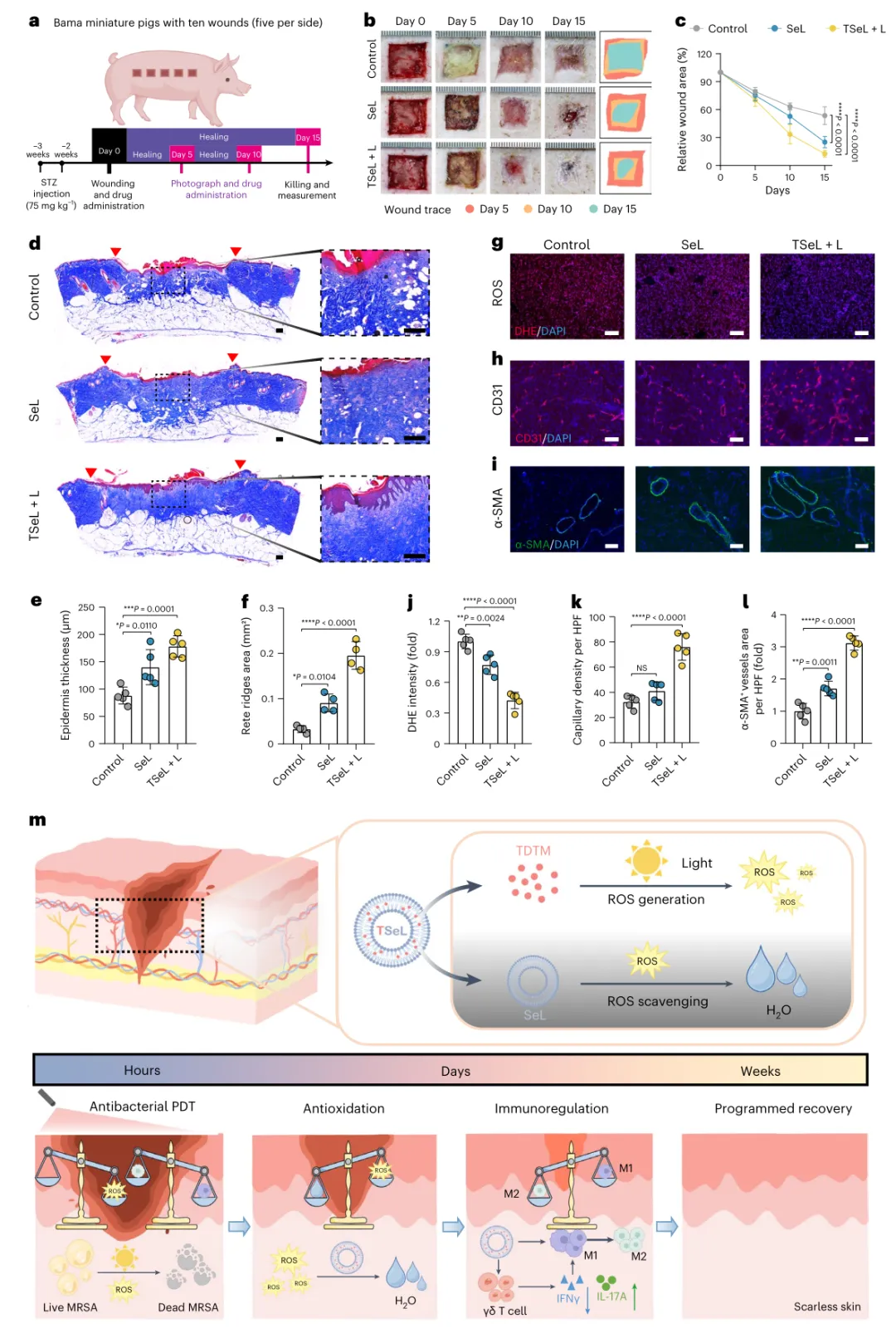
圖|金黃色葡萄球菌感染糖尿病巴馬小型豬的體內傷口愈合效果
這項工作無疑將導致對其脂質體的進一步研究。近年來,具有固有類酶性質的納米酶由于能夠克服與天然酶相關的缺點,包括穩定性差、成本高和具有挑戰性的儲存條件,引起了人們的高度興趣。盡管如此,大多數有文獻記載的納米酶由無機納米顆粒組成,由于急性或慢性毒性的潛在危險,阻礙了納米酶的臨床轉化。研究人員提出的Janus脂質體由于其生物相容性、安全性和貨物裝載能力,在該領域取得了顯著進展。此外,與其他納米材料不同,該研究開發的脂質體具有強大的免疫調節作用,并在糖尿病傷口愈合過程中對T細胞,特別是γδT細胞表現出意想不到的調節作用。此外,由于其結構與天然脂質雙層相似,這種脂蛋白酶可以容易地整合到各種類型的膜中,包括細胞膜、細胞器、外泌體和細菌。隨著這些策略開始成熟,脂蛋白酶的潛在應用將繼續增長。研究人員證明的脂質體具有顯著的免疫調節能力,在治療各種炎癥相關疾病方面具有巨大潛力。Wei, T., Pan, T., Peng, X. et al. Janus liposozyme for the modulation of redox and immune homeostasis in infected diabetic wounds. Nat. Nanotechnol. (2024).https://doi.org/10.1038/s41565-024-01660-y
